Un estudio de científicos de Canadá, que fue publicado en la revista JAMA, analizó los efectos en personas que usan los medicamentos como Ozempic™ o Wegovy™. Cuáles fueron los resultados y qué recomiendan los investigadores
Los medicamentos como Ozempic™ o Wegovy™ (cuyo principio activo es la semaglutida) pertenecen a la clase de los agonistas del péptido 1 similar al glucagón (GLP-1). Fueron aprobados para el tratamiento de la diabetes. Después se descubrió que también son útiles para bajar el sobrepeso y la obesidad en cierto grupo de pacientes.
Se han vuelto populares a través de la difusión que han hecho influencers de redes sociales, estrellas de Hollywood y figuras públicas como el empresario Elon Musk. El impulso de ese interés masivo incluso llevó al agotamiento en las farmacias de Estados Unidos y otros países donde recibió aprobación.
Ahora un estudio en Canadá reveló que los medicamentos pueden conllevar un mayor riesgo de problemas gastrointestinales graves para los pacientes que los reciben. La investigación fue llevada a cabo en la Universidad de Columbia Británica sobre los medicamentos conocidos como agonistas del GLP-1, que incluyen también las marcas Rybelsus™ y Saxenda™. Encontraron que se asocian a un mayor riesgo de afecciones médicas graves, como parálisis estomacal, pancreatitis y obstrucción intestinal.
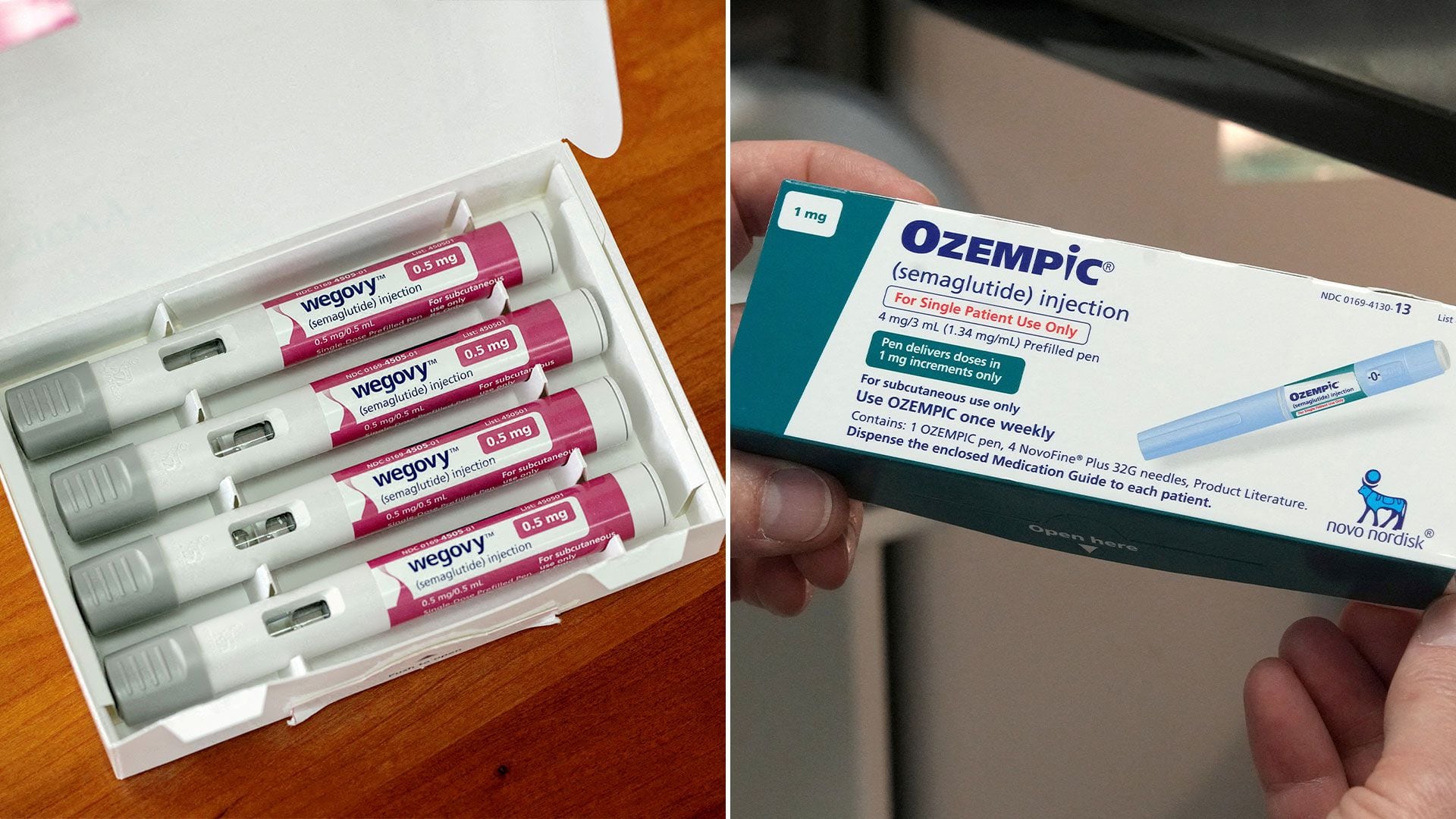 Los medicamentos Ozempic y Wegovy, entre otras marcas, pueden tener un mayor riesgo de sufrir problemas digestivos graves, como parálisis estomacal, pancreatitis y obstrucciones intestinales, en comparación con quienes toman otros tipos de medicamentos para perder peso, según un nuevo estudio en Canadá
Los medicamentos Ozempic y Wegovy, entre otras marcas, pueden tener un mayor riesgo de sufrir problemas digestivos graves, como parálisis estomacal, pancreatitis y obstrucciones intestinales, en comparación con quienes toman otros tipos de medicamentos para perder peso, según un nuevo estudio en CanadáSi bien estudios anteriores han puesto de manifiesto algunos de estos riesgos en pacientes diabéticos, éste es el primer estudio de gran envergadura a nivel poblacional que examina los efectos gastrointestinales adversos en pacientes no diabéticos que utilizan estos fármacos específicamente para perder peso. Los resultados se publicaron en la revista JAMA.
“Al tener en cuenta el amplio uso de estos fármacos, estos eventos adversos, aunque poco frecuentes, deben ser considerados por los pacientes que piensan en usarlos para perder peso”, dijo el primer autor del trabajo Mohit Sodhi, que estudia los eventos adversos de los medicamentos comúnmente prescritos.
“El cálculo del riesgo varía en función de si el paciente utiliza estos fármacos para la diabetes, la obesidad o la pérdida de peso en general. Las personas por lo demás sanas pueden estar menos dispuestas a aceptar estos efectos adversos potencialmente graves”, señaló.
Los agonistas de GLP-1 se habían desarrollado originalmente para controlar la diabetes tipo 2, pero explotaron en popularidad durante la última década como una herramienta de pérdida de peso. Fue un uso fuera del prospecto. En Estados Unidos, se hicieron aproximadamente 40 millones de recetas el año pasado 2022.
 El sobrepeso y la obesidad son importantes factores de riesgo de algunas enfermedades crónicas, incluidas enfermedades cardiovasculares tales como las cardiopatías coronarias y los ataques cerebrovasculares/Archivo
El sobrepeso y la obesidad son importantes factores de riesgo de algunas enfermedades crónicas, incluidas enfermedades cardiovasculares tales como las cardiopatías coronarias y los ataques cerebrovasculares/ArchivoHasta 2021 no se habían aprobado algunas formas de estos medicamentos como tratamiento de la obesidad. Los ensayos clínicos aleatorizados que evaluaron la eficacia de los medicamentos para la pérdida de peso no fueron diseñados para capturar eventos gastrointestinales raros debido a sus pequeños tamaños de muestra y cortos períodos de seguimiento.
El doctor Mahyar Etminan, autor principal del estudio, epidemiólogo y profesor asociado del Departamento de Oftalmología y Ciencias de la Visión de la Facultad de Medicina de la Universidad de Columbia Británica, recordó cuál era la situación antes de hacer el estudio.
Hubo “anécdotas de algunos pacientes que utilizaban estos fármacos para perder peso y luego presentaban episodios repetidos de náuseas y vómitos secundarios a una afección denominada gastroparesia. Pero hasta ahora no había datos de grandes estudios epidemiológicos”, contó Etminan.
Para ayudar a llenar este vacío de conocimiento, los investigadores examinaron los registros de pedidos de seguros de salud de aproximadamente 16 millones de pacientes estadounidenses y analizaron a las personas a las que se les recetó semaglutida o liraglutida, dos agonistas principales de GLP-1, entre 2006 y 2020.
Incluyeron a pacientes con antecedentes recientes de obesidad y excluyeron a los que padecían diabetes o a los que se les había recetado otro fármaco antidiabético. Los investigadores analizaron los registros para ver cuántos pacientes desarrollaban una de las cuatro afecciones gastrointestinales, y compararon esa tasa con la de los pacientes que tomaban otro fármaco para perder peso, bupropión-naltrexona.
 Según el estudio en Canadá, el riesgo de que se produzca parálisis estomacal por consumir medicamentos con semaglutida es bajo. Pero como la demanda de estos fármacos se ha disparado para bajar de peso. Eso puede suponer cientos de miles de nuevos casos
Según el estudio en Canadá, el riesgo de que se produzca parálisis estomacal por consumir medicamentos con semaglutida es bajo. Pero como la demanda de estos fármacos se ha disparado para bajar de peso. Eso puede suponer cientos de miles de nuevos casosEn comparación con el bupropión-naltrexona, los agonistas del GLP-1 se asociaron con más de 9 veces de riesgo de pancreatitis, o inflamación del páncreas, que puede causar dolor abdominal intenso y, en algunos casos, requerir hospitalización y cirugía.
También el análisis arrojó este resultado: al recibir los medicamentos agonistas GLP-1 hay un riesgo 4,22 veces mayor de obstrucción intestinal, por la que se impide el paso de los alimentos a través del intestino delgado o grueso. Ese cuadro puede provocar síntomas como calambres, hinchazón, náuseas y vómitos. Dependiendo de la gravedad, puede ser necesaria una intervención quirúrgica.
Se detectó un riesgo 3,67 veces mayor de gastroparesia, o parálisis estomacal, que limita el paso de los alimentos del estómago al intestino delgado y provoca síntomas como vómitos, náuseas y dolor abdominal. El estudio también halló una mayor incidencia de enfermedad biliar, un grupo de afecciones que afectan a la vesícula biliar, pero la diferencia no resultó estadísticamente significativa.
 Un efecto adverso de los medicamentos puede ser obstrucción intestinal. Produce síntomas como calambres, hinchazón, náuseas y vómitos (Getty)
Un efecto adverso de los medicamentos puede ser obstrucción intestinal. Produce síntomas como calambres, hinchazón, náuseas y vómitos (Getty)Los investigadores afirman que, aunque se trata de casos poco frecuentes, con millones de personas en todo el mundo que utilizan estos fármacos, cientos de miles de personas podrían sufrir estas afecciones.
“Estos fármacos son cada vez más accesibles, y es preocupante que, en algunos casos, la gente pueda simplemente ir a Internet y pedir este tipo de medicamentos sin tener una comprensión completa de lo que podría suceder. Esto va directamente en contra del mantra del consentimiento informado”, resaltó Sodhi.
Mientras tanto, los investigadores esperan que los organismos reguladores y los fabricantes de medicamentos consideren la posibilidad de actualizar las etiquetas de advertencia de sus productos, que actualmente no incluyen el riesgo de gastroparesia. “Se trata de una información esencial para que los pacientes puedan buscar atención médica a tiempo y evitar consecuencias graves”, subrayó el científico.
El 22 de septiembre pasado, la Administración de Alimentos y Medicamentos (FDA por sus siglas en inglés), el organismo regulatorio estadounidense había etiquetado al Ozempic como posible causante de obstrucción intestinal.
La modificación fue aprobada por la FDA tras una serie de actualizaciones propuestas por su fabricante, Novo Nordisk según se desprende la información publicada en CBS News. El medicamento Wegovy, que también es una inyección de semaglutida comercializada por Novo Nordisk, también reconoce en su etiqueta los casos de bloqueo intestinal, al igual que Mounjaro, un medicamento para la diabetes del laboratorio Eli Lilly.
 Los medicamentos para bajar de peso deben administrarse junto con el cambio de la conducta alimentaria, la actividad física y el apoyo psicológico
Los medicamentos para bajar de peso deben administrarse junto con el cambio de la conducta alimentaria, la actividad física y el apoyo psicológicoEsta innovadora gama de medicamentos son muy efectivos en la reducción de peso, pero no son soluciones milagrosas: diversos especialistas vienen alertando sobre sus posibles efectos adversos. En un artículo reciente publicado en The Lancet, varios médicos y científicos, escribieron una nota donde postularon: “No existe una solución mágica para la obesidad”.
En el caso de los medicamos con semaglutida, el medicamento no debe usarse si la persona o alguien de su familia ha padecido alguna vez un tipo de cáncer de tiroides, llamado “carcinoma medular de tiroides”.
Tampoco debería utilizarse si la persona tiene una enfermedad del sistema endocrino denominada “síndrome de neoplasia endocrina múltiple tipo 2 (NEM 2) o ha tenido una reacción alérgica grave a la semaglutida o a cualquiera de los componentes.
Según explicó a Infobae el doctor León Litwak, médico endocrinólogo y diabetólogo asociado del Servicio de Endocrinología, Metabolismo y Medicina Nuclear del Hospital Italiano de Buenos Aires, “los pacientes con problemas de inflamación de la vesícula o con cálculos biliares o con antecedentes familiares de cáncer de tiroides deberían tener más cuidados a la hora de usar la semaglutida”.
INFOBAE
Un estudio de científicos de Canadá, que fue publicado en la revista JAMA, analizó los efectos en personas que usan los medicamentos como Ozempic™ o Wegovy™. Cuáles fueron los resultados y qué recomiendan los investigadores
Los medicamentos como Ozempic™ o Wegovy™ (cuyo principio activo es la semaglutida) pertenecen a la clase de los agonistas del péptido 1 similar al glucagón (GLP-1). Fueron aprobados para el tratamiento de la diabetes. Después se descubrió que también son útiles para bajar el sobrepeso y la obesidad en cierto grupo de pacientes.
Se han vuelto populares a través de la difusión que han hecho influencers de redes sociales, estrellas de Hollywood y figuras públicas como el empresario Elon Musk. El impulso de ese interés masivo incluso llevó al agotamiento en las farmacias de Estados Unidos y otros países donde recibió aprobación.
Ahora un estudio en Canadá reveló que los medicamentos pueden conllevar un mayor riesgo de problemas gastrointestinales graves para los pacientes que los reciben. La investigación fue llevada a cabo en la Universidad de Columbia Británica sobre los medicamentos conocidos como agonistas del GLP-1, que incluyen también las marcas Rybelsus™ y Saxenda™. Encontraron que se asocian a un mayor riesgo de afecciones médicas graves, como parálisis estomacal, pancreatitis y obstrucción intestinal.
 Los medicamentos Ozempic y Wegovy, entre otras marcas, pueden tener un mayor riesgo de sufrir problemas digestivos graves, como parálisis estomacal, pancreatitis y obstrucciones intestinales, en comparación con quienes toman otros tipos de medicamentos para perder peso, según un nuevo estudio en Canadá
Los medicamentos Ozempic y Wegovy, entre otras marcas, pueden tener un mayor riesgo de sufrir problemas digestivos graves, como parálisis estomacal, pancreatitis y obstrucciones intestinales, en comparación con quienes toman otros tipos de medicamentos para perder peso, según un nuevo estudio en CanadáSi bien estudios anteriores han puesto de manifiesto algunos de estos riesgos en pacientes diabéticos, éste es el primer estudio de gran envergadura a nivel poblacional que examina los efectos gastrointestinales adversos en pacientes no diabéticos que utilizan estos fármacos específicamente para perder peso. Los resultados se publicaron en la revista JAMA.
“Al tener en cuenta el amplio uso de estos fármacos, estos eventos adversos, aunque poco frecuentes, deben ser considerados por los pacientes que piensan en usarlos para perder peso”, dijo el primer autor del trabajo Mohit Sodhi, que estudia los eventos adversos de los medicamentos comúnmente prescritos.
“El cálculo del riesgo varía en función de si el paciente utiliza estos fármacos para la diabetes, la obesidad o la pérdida de peso en general. Las personas por lo demás sanas pueden estar menos dispuestas a aceptar estos efectos adversos potencialmente graves”, señaló.
Los agonistas de GLP-1 se habían desarrollado originalmente para controlar la diabetes tipo 2, pero explotaron en popularidad durante la última década como una herramienta de pérdida de peso. Fue un uso fuera del prospecto. En Estados Unidos, se hicieron aproximadamente 40 millones de recetas el año pasado 2022.
 El sobrepeso y la obesidad son importantes factores de riesgo de algunas enfermedades crónicas, incluidas enfermedades cardiovasculares tales como las cardiopatías coronarias y los ataques cerebrovasculares/Archivo
El sobrepeso y la obesidad son importantes factores de riesgo de algunas enfermedades crónicas, incluidas enfermedades cardiovasculares tales como las cardiopatías coronarias y los ataques cerebrovasculares/ArchivoHasta 2021 no se habían aprobado algunas formas de estos medicamentos como tratamiento de la obesidad. Los ensayos clínicos aleatorizados que evaluaron la eficacia de los medicamentos para la pérdida de peso no fueron diseñados para capturar eventos gastrointestinales raros debido a sus pequeños tamaños de muestra y cortos períodos de seguimiento.
El doctor Mahyar Etminan, autor principal del estudio, epidemiólogo y profesor asociado del Departamento de Oftalmología y Ciencias de la Visión de la Facultad de Medicina de la Universidad de Columbia Británica, recordó cuál era la situación antes de hacer el estudio.
Hubo “anécdotas de algunos pacientes que utilizaban estos fármacos para perder peso y luego presentaban episodios repetidos de náuseas y vómitos secundarios a una afección denominada gastroparesia. Pero hasta ahora no había datos de grandes estudios epidemiológicos”, contó Etminan.
Para ayudar a llenar este vacío de conocimiento, los investigadores examinaron los registros de pedidos de seguros de salud de aproximadamente 16 millones de pacientes estadounidenses y analizaron a las personas a las que se les recetó semaglutida o liraglutida, dos agonistas principales de GLP-1, entre 2006 y 2020.
Incluyeron a pacientes con antecedentes recientes de obesidad y excluyeron a los que padecían diabetes o a los que se les había recetado otro fármaco antidiabético. Los investigadores analizaron los registros para ver cuántos pacientes desarrollaban una de las cuatro afecciones gastrointestinales, y compararon esa tasa con la de los pacientes que tomaban otro fármaco para perder peso, bupropión-naltrexona.
 Según el estudio en Canadá, el riesgo de que se produzca parálisis estomacal por consumir medicamentos con semaglutida es bajo. Pero como la demanda de estos fármacos se ha disparado para bajar de peso. Eso puede suponer cientos de miles de nuevos casos
Según el estudio en Canadá, el riesgo de que se produzca parálisis estomacal por consumir medicamentos con semaglutida es bajo. Pero como la demanda de estos fármacos se ha disparado para bajar de peso. Eso puede suponer cientos de miles de nuevos casosEn comparación con el bupropión-naltrexona, los agonistas del GLP-1 se asociaron con más de 9 veces de riesgo de pancreatitis, o inflamación del páncreas, que puede causar dolor abdominal intenso y, en algunos casos, requerir hospitalización y cirugía.
También el análisis arrojó este resultado: al recibir los medicamentos agonistas GLP-1 hay un riesgo 4,22 veces mayor de obstrucción intestinal, por la que se impide el paso de los alimentos a través del intestino delgado o grueso. Ese cuadro puede provocar síntomas como calambres, hinchazón, náuseas y vómitos. Dependiendo de la gravedad, puede ser necesaria una intervención quirúrgica.
Se detectó un riesgo 3,67 veces mayor de gastroparesia, o parálisis estomacal, que limita el paso de los alimentos del estómago al intestino delgado y provoca síntomas como vómitos, náuseas y dolor abdominal. El estudio también halló una mayor incidencia de enfermedad biliar, un grupo de afecciones que afectan a la vesícula biliar, pero la diferencia no resultó estadísticamente significativa.
 Un efecto adverso de los medicamentos puede ser obstrucción intestinal. Produce síntomas como calambres, hinchazón, náuseas y vómitos (Getty)
Un efecto adverso de los medicamentos puede ser obstrucción intestinal. Produce síntomas como calambres, hinchazón, náuseas y vómitos (Getty)Los investigadores afirman que, aunque se trata de casos poco frecuentes, con millones de personas en todo el mundo que utilizan estos fármacos, cientos de miles de personas podrían sufrir estas afecciones.
“Estos fármacos son cada vez más accesibles, y es preocupante que, en algunos casos, la gente pueda simplemente ir a Internet y pedir este tipo de medicamentos sin tener una comprensión completa de lo que podría suceder. Esto va directamente en contra del mantra del consentimiento informado”, resaltó Sodhi.
Mientras tanto, los investigadores esperan que los organismos reguladores y los fabricantes de medicamentos consideren la posibilidad de actualizar las etiquetas de advertencia de sus productos, que actualmente no incluyen el riesgo de gastroparesia. “Se trata de una información esencial para que los pacientes puedan buscar atención médica a tiempo y evitar consecuencias graves”, subrayó el científico.
El 22 de septiembre pasado, la Administración de Alimentos y Medicamentos (FDA por sus siglas en inglés), el organismo regulatorio estadounidense había etiquetado al Ozempic como posible causante de obstrucción intestinal.
La modificación fue aprobada por la FDA tras una serie de actualizaciones propuestas por su fabricante, Novo Nordisk según se desprende la información publicada en CBS News. El medicamento Wegovy, que también es una inyección de semaglutida comercializada por Novo Nordisk, también reconoce en su etiqueta los casos de bloqueo intestinal, al igual que Mounjaro, un medicamento para la diabetes del laboratorio Eli Lilly.
 Los medicamentos para bajar de peso deben administrarse junto con el cambio de la conducta alimentaria, la actividad física y el apoyo psicológico
Los medicamentos para bajar de peso deben administrarse junto con el cambio de la conducta alimentaria, la actividad física y el apoyo psicológicoEsta innovadora gama de medicamentos son muy efectivos en la reducción de peso, pero no son soluciones milagrosas: diversos especialistas vienen alertando sobre sus posibles efectos adversos. En un artículo reciente publicado en The Lancet, varios médicos y científicos, escribieron una nota donde postularon: “No existe una solución mágica para la obesidad”.
En el caso de los medicamos con semaglutida, el medicamento no debe usarse si la persona o alguien de su familia ha padecido alguna vez un tipo de cáncer de tiroides, llamado “carcinoma medular de tiroides”.
Tampoco debería utilizarse si la persona tiene una enfermedad del sistema endocrino denominada “síndrome de neoplasia endocrina múltiple tipo 2 (NEM 2) o ha tenido una reacción alérgica grave a la semaglutida o a cualquiera de los componentes.
Según explicó a Infobae el doctor León Litwak, médico endocrinólogo y diabetólogo asociado del Servicio de Endocrinología, Metabolismo y Medicina Nuclear del Hospital Italiano de Buenos Aires, “los pacientes con problemas de inflamación de la vesícula o con cálculos biliares o con antecedentes familiares de cáncer de tiroides deberían tener más cuidados a la hora de usar la semaglutida”.
INFOBAE




